Giriş
Çocuk isteyen çiftlerin ortalama yüzde 10’u, düzenli ilişkide bulundukları halde bir yıllık deneme süresince amaçlarına ulaşamazlar, yani infertilite sorunu ile karşı karşıya kalırlar. Halk arasında çoğu kez yanlış olarak kısırlık deyimi kullanılırsa da infertilite ya da subfertilite terimlerini kullanmak daha uygundur çünkü kısırlık hiç bir tedavi ile düzeltilemez. Son 30 yılın içinde hem kadına hem de erkeğe bağlı infertilite sıklığı kabaca yılda yüzde 0,3 artış göstermiştir.
İnfertil çiftlerin yüzde 20-30’unda sorun, tek başına erkekte, ek yüzde 20’sinde hem kadın hem erkekte, özetle çiftlerin yarısında erkekle ilgilidir. Ortalama tüm erkeklerin yüzde 7’si infertildir. Son 60 yılda sperm sayılarının ortalama yüzde 50 azaldığı iddia edilmektedir. Erkekte sperm özelliklerindeki bozuklukların -ki bunlar sayı ve / veya hareket azlığı ve / veya sperm şekillerinin anormal olması şeklindedir – nedeni doğuştan veya sonradan edinilen hastalıklar olabileceği gibi, aslında en büyük kısmında sorunu açıklayacak hiçbir neden bulunamamaktadır. Genel sağlık durumunun iyi olmaması, bazı hastalıklar, yaşam tarzı, kötü alışkanlıklar ve kullanılan veya maruz kalınan bazı ilaç ve zararlı maddeler, olası nedenler arasında sayılabilir, dolayısıyla infertil erkeklerin çok ayrıntılı bir öykü ve genel sağlık muayenesinden geçirilmeleri gerekir. Erkeğin cinsel organlarının klinik muayenesine ek olarak laboratuarda aralıklı ve birden fazla kez sperm özelliklerinin değerlendirilmesi esastır. Gerekirse daha ileri ve ayrıntılı incelemeler de gerekebilir. Tüp bebek tedavisinin uygulamaya girmesinden sonra tıbbi veya cerrahi tedaviyle sorunu düzeltilemeyen pek çok erkek, baba olabilmeyi başarabilmiştir. Ağır sperm azlığı, hareketsizliği ve şekil bozukluğu gösteren erkeklerde bile mikroenjeksiyon ile sperm hücreleri kadın yumurta hücreleri içine enjekte edilerek gebelik sağlanabilmektedir. Bu yöntemle menisinde hiç sperm hücresi bulunmayan erkeklerde bile testislerden doku örnekleri alınarak bulunan sperm hücreleri ile gebelik sağlanabilmektedir.
Erkek İnfertilite Nedenleri
Doğuştan nedenler arasında testislerin veya kistik fibrosis gen bozukluğu ile birlikte giden sperm taşıyıcı kanalların (vas deferens) yokluğu, doğuşta testisleri skrotuma inmemiş ve medikal/cerrahi yöntemlerle indirilmesi ihmal edilmiş ya da geç indirilmiş olgular, genetik / kromozom bozuklukları örneğin Y kromozom bozuklukları, Klinefelter sendromu – 47XXY, koku alma duyu kaybı ile birlikte gidebilen Kallmann sendromu, hafif derecede androjen duyarsızlık sendromu, vb., hipotalamus / hipofiz gibi beyindeki testisleri uyarıcı merkezlerden yeterli hormon yapılamaması, sayılabilir.
Tüm erkek infertilite olgularının ortalama yüzde 10-15’inde kromozom bozuklukları ve genetik mutasyonlar mevcuttur. En sık genetik nedenlerden birisi olan Klinefelter sendromu her 500-1000 erkekten birisinde görülür. Hücre bölünmesi sırasındaki bir hatadan bu erkeklerde bir X kromozom fazlalığı mevcuttur, yani 46 yerine 47 kromozom sayısına sahiptirler. Y kromozom sorunlarına bağlı infertilite de 2000 erkekte bir görülür.
Sonradan edinilmiş / kazanılmış nedenler, örneğin testiste variköz venler – varikosel, testislere travma, testis torsiyonu (testisin kendi etrafında dönerek damar beslenmesinin kesilmesi), tümörler, enfeksiyonlar ve bunlara bağlı kanal tıkanıklıkları, kişinin öz geçmişinde kanser tedavisi için olanlar dahil bazı ilaçların kullanımı, radyasyon tedavisi, testislerin sürekli yüksek ısıya maruz kalması (her 1 derece testiküler ısı artışı sperm yapımında yüzde 14 yavaşlama yapar), dolayısıyla sauna, uzun yol kamyon şoförlüğü öyküsü, karaciğer, böbrek gibi hayati organları etkilemiş sistemik hastalıklar, genital bölgede geçirilmiş cerrahi operasyonlar, sertleşme ve boşalma işlevlerini içine alan cinsel fonksiyon bozuklukları, etken olabilirler. Ek olarak, çok uzun süreli ve yoğun şekilde bisiklete ya da ata binmenin sperm yapımında sorun yaratabileceği iddia edilmiştir.
Açıklanamayan nedenler arasında isesigara, alkol, uyuşturucu, doping ilaçları, hormon kullanımı, şişmanlık, stres ve diğer psikolojik sorunlar, kötü beslenme, çevresel / mesleksel toksik maddelere maruz kalmak, yer alır.
Değerlendirme
En az 1 yıl süreyle ve düzenli vajinal cinsel ilişkiye rağmen gebelik olmaması, infertilite olarak kabul edilir. Deneme süresi klinik özelliklere göre değişebilir. Düzenli yani adet döngüsü ilk günden bir sonrakinin ilk gününe kadar 21-35 gün aralıklarla değilse, ya da ilaç kullanmadan adet kanaması gelmiyor ise, erkek ya da kadında her hangi bir nedenle cinsel ilişki sorunu varsa, kadın yaşı 35 ve üzerinde ise, erkekte tüylenme, kıllanma yok, sakal, bıyık çıkmıyor veya az ise, kadında iç üreme organlarında tanısı konulmuş geçirilmiş pelvik enfeksiyon veya geçirilmiş pelvik cerrahi öyküsü mevcutsa, eşlerin başka partnerlerle önceki evliliklerinde de çocuksuzluk sorunu yaşanmışsa, eşlerde bilinen ciddi sağlık sorunu varsa, deneme süresi duruma göre 3 ya da 6 aya kısaltılabilir. Eşler geç onlu yaşlarda ise, her hangi bir nedenle bir diğerinden zaman zaman ayrı kalıyorlarsa, birlikteliğe henüz uyum sağlayamamış ve cinsel ilişki sıklıkları düzenli değilse, aksine gebeliği deneme süreleri 1 yıldan daha uzun sürelere uzatılabilir.
İlk doktor başvurusu mutlaka çift olarak yapılmalı, infertilite araştırmasında daima önce erkek incelenmelidir. En az 3 hafta ara ile ve 2-3 günlük cinsel perhiz sonrası 2 semen analizi yani erkek tohum hücrelerinin laboratuar incelemesi yapılmadan kadının değerlendirilmesi başlatılmamalıdır. Türkiye’de genellikle ve yanlış olarak infertilite sorumluluğu özellikle ve öncelikle kadına yüklenmektedir. Erkekler çoğu zaman tek bir sperm sayımı yaptırmaktan bile kaçma eğilimindedirler. On yıllarca tek bir tohum değerlendirmesi yapılmadan eşlerinin tedavi gördüğü, hatta ikinci ya da üçünce kez eş değiştirip yine de gebelik olmayınca nihayet laboratuara gitmeye razı edilen ve sperm hücre sayısı sıfır bulunan koca sayısı az değildir. Ben prensip olarak infertilite testlerine, erkeği değerlendirmeden önce kadından başlamıyorum. Daha da ötesi, sperm örneği vermemekte direnen erkeklerin önemli bir kısmı kendilerinde sorun olduğunu da bilmekte ancak eşlerinden ve ailelerinden saklamaktadır. Hem erkekte hem de kadında infertilite sorunu, genel bir sağlık sorunu ile birlikte bulunabilir, dolayısıyla her 2 cinsin de ayrıntılı şekilde, önceki geçirilmiş hastalık öyküleri ve fizik muayeneleri esastır.
Sperm sorunu olan infertil erkeklerin öz geçmişlerini soruşturmak çok önemli ip uçlarına ulaşmamızı sağlayabilir. Kaç yıldır gebelik için uğraştıkları, önceden bu eşle veya başkasıyla elde edilmiş gebelik olup olmadığı, aynı şekilde eşinin önceki üreme öyküsü ve daha önce yapılmış tetkiklerin sonuçları irdelenmelidir. Seksüel öyküde cinsel istek, sertleşme ya da boşalma sorunu, cinsel ilişki sıklığı ve zamanlaması, vajinal ilişkide kullanılıyorsa kayganlaştırıcının ne olduğu, geçirilmiş cinsel geçişli hastalıklar sorgulanmalıdır. Tıbbi özgeçmişte inmemiş testis, torsiyon, travma, geçirilmiş kabakulak sonucu testislerde enfeksiyon, şişme, diğer enfeksiyonlar, şeker hastalığı, böbrek hastalığı, sinir sistemi hastalığı, kanser öyküsü, koku alma sorunu, ergenlik yaşı, ayrıca geçirilmiş her hangi bir cerrahi (örneğin kasık fıtığı ameliyatı) ya da sürekli kullanılan ilaçlar bilinmelidir. Ayrıca aile öyküsünde benzer erkek infertilite sorunlu akrabaların bulunması, genetik geçişli hastalıkları düşündürmelidir.
İnfertilite değerlendirmesi, öykü alma, sistemik ve genital fizik muayene, zaman alan bir süreçtir. Aceleye getirilmemelidir. Yeterli zamanı olmayan bir hekimin infertilite ile ilgilenmemesi daha doğru olur. Bazen ayrıntı gibi görünen bir bilgi, tedavinin yönünü tamamen değiştirebilir. Örneğin doğduğunda testislerin skrotuma inmemiş olması (inmemiş testis), kabakulak geçirip testislerin enfekte olup şişmesi (kabakulak orşiti), testisin kendi etrafında dönüp damarsal beslenmesinin bozulması sonucu ağrılı süreç (testis torsiyonu) veya çarpma, düşme sonucu testislerde kanama ve ağrılı şişme, uzun dönemde testislerin küçülmesine (atrofi) ve sağlıklı tohum hücresi üretememesine yol açabilir. İltihabi hastalıklar, testis (orşit), prostat (prostatit), epididim (epididimit) ve üretra (üretrit) organ ve kanallarını enfekte etmiş olabilir. Yukarıda saydığımız bütün bu durumlar, sperm sayı ve hareketlilik azlığı, şekil bozukluğu yaparak erkek infertilitesine yol açabilirler (Şekil 1).
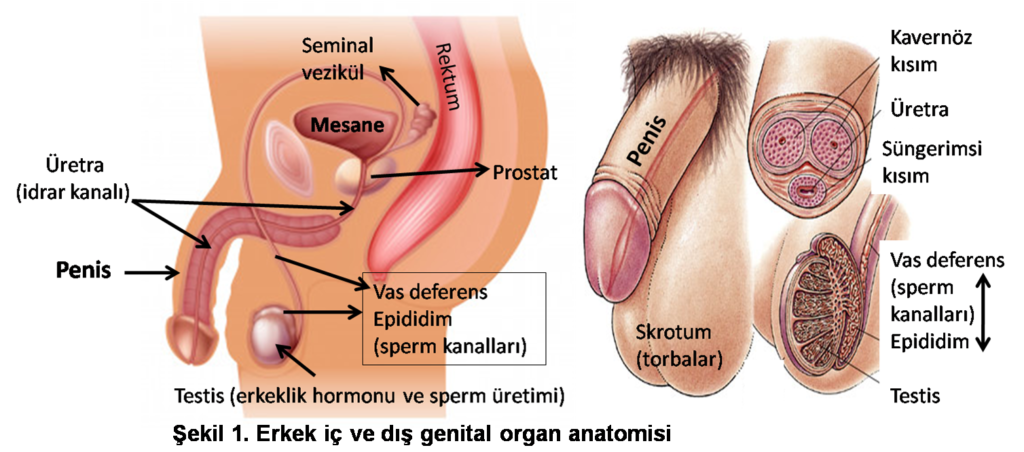
Erkek infertilitesi olgularının yüzde 20’sinde hiç şikayeti olmadığı halde enfeksiyon bulunabilir. Her ne kadar akut epididimit veya prostatit gibi klinik enfeksiyon durumlarında semen analizi yapılması önerilmezse de sessiz kronik enfeksiyon olgularında meni örneğinde beyaz küre fazlalığı (lökositospermi – 1 milyon / ml’den fazla sayıda), mevcut iltihabi durumun bulgusu olarak ortaya çıkabilir ve inflamasyon, menide peroksidaz testi ile de doğrulanabilir. 35 yaş üzerindeki erkeklerde en sık bulunan patojen bakteri E. Coli yani barsak bakterisidir. 35 yaş altı cinsel aktif erkeklerde ise en sık epididimit etkenleri Klamidya trakomatis (Chlamydia trachomatis) ve gonore (Neisseria Gonorrhea)’dir.
Sigara, alkol, marihuana, uyuşturucular, doping için alınan anabolik steroidler ve şişmanlık, erkek infertilitesinin en başta gelen yaşam tarzı sorunlarındandır. Bazı ilaçlar örneğin romatizmal hastalıklarda veya Crohn gibi barsak hastalıklarında kullanılan sulfasalazine, kanser tedavisinde kullanılan kemoterapi ajanları, mide ilacı simetidin, antihipertansif spironolakton, sara ilacı phenytoin, idrar enfeksiyonu için nitrofurantoin veya “spermleri güçlendirme amaçlı” şifa niyetine verilmiş olabilecek bazı bitkilerin kökleri, sperm üzerine olumsuz etki yapabilir. Metabolik hastalıklarla giden obesite durumunda birlikte bulunan hipertansiyon, şeker hastalığı, insülin direnci, kan yağlarının fazlalığı gibi sorunlar, sadece sperm parametrelerini bozmakla kalmaz, ereksiyon (sertleşme) bozukluğu ve düzenli cinsel ilişkide aksamaya da yol açar. Her infertil 6 erkekten birisinde ereksiyon ve erken boşalma sorunu mevcuttur.
Semen Analizi (Şekil 2)
Sperm üretimi fizyolojik olarak değişkenlikler ve dalgalanmalar gösterir. Dolayısıyla tek bir laboratuar sayımı tesadüfen dalgalanmanın altına rastlarsa olduğundan düşük, dalgalanmanın üstüne rastlarsa olduğundan daha yüksek çıkabilir. Bu nedenledir ki aralarında en az 3 hafta olmak koşuluyla en az 2 raporun, hatta bazen 3-4 raporun ortalamasının alınması gerekir. Sperm hücrelerinin testislerde üretimleri ile meni içinde dışarıya boşalmaları arasındaki ortalama süre 64 gündür. Anormal bir laboratuar raporu erkeğin 2-3 ay önce geçirmiş olabileceği ağır hastalığa bağlı olabilir. Tüm bu nedenlerle, hiçbir erkeğin, iyi de kötü de çıksa, tek bir tohum sayımı raporuyla yetinmek büyük bir hatadır. Sigara, alkol ve bunun gibi sperm analizini olumsuz etkileyen faktörlerin kesilmesinden sonra ya da sorunu olan bir erkekte tedavi için verilen bir ilacın ya da cerrahinin akabinde hemen durumun değişmeyeceği, ortalama 2,5-3 aylık bir süre geçmesi gerektiği unutulmamalı ve sabırlı olunmalıdır.
2010 yılında Dünya Sağlık Örgütünün kabul ettiği ve şu anda geçerli olan normal sperm parametreleri aşağıdaki şekildedir.
| Ölçüm | Dünya Sağlık Örgütü 2010 |
| Hacim mililitre | 1.5 ml ve üzeri |
| Sperm sayısı / mililitre | 15 milyon ve üzeri |
| Toplam sperm sayısı | 39 milyon ve üzeri |
| Hızlı Hareketlilik % (+4 & +3) | %32 ve üzeri |
| Şekil (%normal) | %4 ve üzeri |
Semen analizi sonuçlarına göre normal ve anormal değerler ve tanımları şöyledir:
Normozoospermia – sayı, hareketlilik, şekiller olarak değerlerin normal sınırlar içinde bulunması
Aspermia – meni sıvısının hiç olmaması
Azoospermia – meni sıvısı içinde hiç sperm hücresinin bulunmaması
Kriptozoospermia – meni sıvısı içinde ilk bakışta sperm olmaması ancak laboratuarda santrifüj sonrası az sayıda da olsa sperm hücrelerinin görülebilmesi
Oligozoospermia – mililitrede ya da totalde sperm sayısının normalden düşük olması
Astenozoospermia – ileri hareketli sperm yüzdesinin düşük olması
Teratozoospermia – Normal şekilli sperm oranının düşük olması
Oligoastenozoospermia – Hem sayı, hem de hareket oranlarının düşük olması
Oligoastenoteratozoospermia – Hem sayı, hem hareket hem de normal şekilli sperm oranlarının düşük olması
Astenoteratozoospermia – Hem hareket hem de normal şekilli sperm oranlarının düşük olması
Hemospermia – Meni sıvısında kırmızı kan hücrelerinin bulunması
Lökospermia – Meni sıvısında beyaz küre sayısının 1 milyon / ml’den fazla olması
Nekrozoospermia – Yüksek oranda hareketsiz, düşük oranda canlı sperm hücresi bulunması
Fizik Muayene
Oransal olarak gövde, kol ve bacak uzunlukları dahil genel yapı; nabız, solunum, kan basıncı dahil sistemik fizik muayene; vücut, koltuk altı ve genital bölge kıl miktarı ve dağılımı; cinsel organların muayenesi eksiksiz şekilde yapılmalıdır. Kol ve bacakların daha uzun olduğu enukoid yapı, kıl dağılımında yetersizlik, obesite, memelerin belirgin olması (jinekomasti), hormonal veya genetik bir bozukluğu akla getirmelidir. Ek laboratuar testlerinde serum testosteron düşüklüğü veya prolaktin yüksekliği, kromozom sayı fazlalığı (normal 46XY olması yerine 47 XXY – Klinefelter sendromu) olasılıklarını akla getirmelidir (Şekil 3).
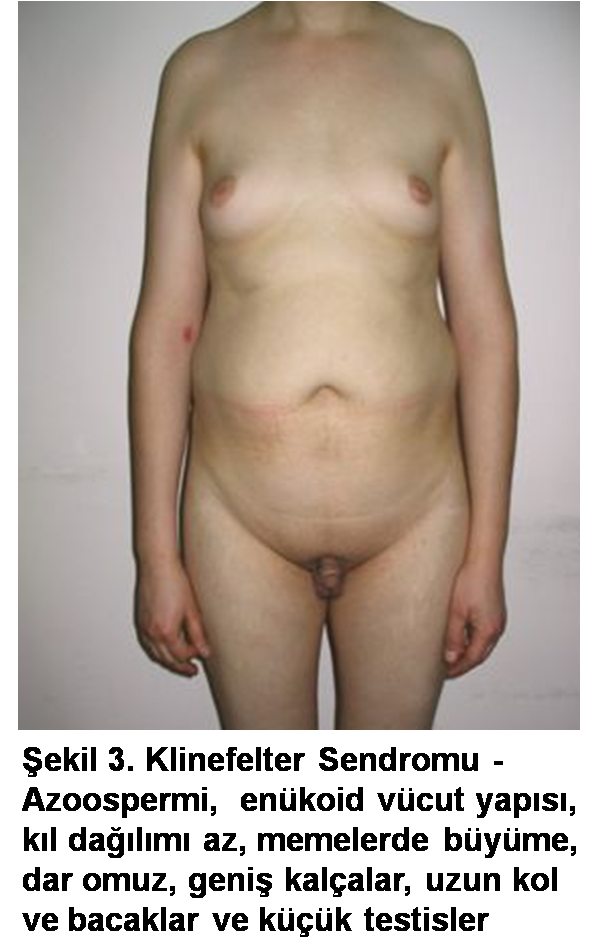
Penis, skrotum muayenesi, testislerin çapları veya hacimleri (normali 4 x 3 cm veya 20 ml) ve kıvamları, epididimlerin ve vasların (sperm taşıma kanalları) muayenesi esastır. Yatırarak ve ayakta, normal durumda ve ıkındırarak varikosel muayenesi ve gerekli durumlarda rektal muayene ile ürolojik değerlendirme tamamlanmış olur. Skrotal görüntüleme ve renkli doppler ultrason, muayene bulgularını desteklemek için gerekebilir.
Hormonal Değerlendirme
Serum örneğinde FSH (folikül stimülan hormon), LH (lüteinizan hormon), total testosteron ve prolaktin düzeyleri hipogonadizm tanısı koymak için gereklidir. Hipogonadizm belirtileri olan erkeklerde ek olarak serbest testosteron ölçümü de gerekebilir. FSH, LH ve testosteron değerlerinin düşüklüğü, testisleri uyaran hipofizer hormonların yetersiz olduğunu (hipogonadotropik hipogonadizm), FSH, LH değerlerinin yüksekliği ise (hipergonadotropik hipogonadizm) testislerdeki hücrelerin sperm üretemediğini düşündürür. Prolaktin hormon yüksekliği, testosteron düşüklüğüne, dolayısıyla sperm üretiminde yetersizliğe yol açacaktır. Çoğu erkek infertilitesi olgusunda ise bu hormonların tümü normal değerlerdedir, dolayısıyla tanı ve tedavide yardımcı olmazlar. Azospermi ile giden sperm taşıyıcı kanal tıkanıklığı durumunda da (bazen kısmi veya geçici tıkanıklıkla uyumlu olarak sperm parametreleri değişebilir) hormonlar normal bulunacağı için tanıda katkı sağlamazlar. Meni hacminin azlığı, tıkanma olasılığını düşündürmelidir.
Genetik inceleme
Sperm yapımı olmayan azospermik ve şiddetli sayı düşüklüğü gösteren oligozoospermik (bazılarına göre ml’de 5 milyondan az) erkeklerde genetik inceleme yapılmalıdır. Karyotip anomalileri hiç sperm hücresi olmayan (azospermik) erkeklerde yüzde 12-15, şiddetli sayı düşüklüğünde (oligozoospermi) yüzde 5 oranlarında bulunur. En sık görülen karyotip defekti Klinefelter sendromudur (47XXY). Azospermik ve şiddetli oligospermik erkeklerde Y kromozom mikrodelesyon testi önerilmektedir. Testis dokusunda sperm hücresi bulma olasılığı a ve b delesyonlarında pratik olarak imkansız iken, c delesyonlarında olanak dahilindedir. Y mikrodelesyonu, mikroenjeksiyon ile doğacak erkek bebeğe de geçebilir, dolayısıyla ailenin bu olasılığı bilmesi gerekir. Doğuştan erkekte iki taraflı olarak vasların gelişmemesi, üçte iki oranında erkekte CFTR mutasyonu, böylece sistik fibrozis hastalığı olasılığını akla getirmelidir. Bu durumda doğacak bebekte sistik fibrozis olasılığını öngörme bakımından infertil her 2 eşte CFTR mutasyon testinin yapılması gerekir.
Görüntüleme
Ürolojik olarak erkek genital organların muayenesi normalse ne ultrasona ne de aşağıda anlatılan testlerin hiç birisine gerek olmayacaktır. Ancak gerektiğinde, basit, ucuz, pratik olması bakımından skrotal (testisleri içinde barındıran deri cepleri, torbaları) ultrasonografi, bize testislerin boyutlarını, hacmini, doku içerik görüntüsünü (ekojenisite), testislere giden kan akımını, varsa varikosel mevcudiyetini gösterir. Sperm taşıyıcı kanal tıkanıklıklarında rektal yoldan (son barsak) ultrason, iç genital organ dokularında genişlemeler, kistler gösterebilir. Prolaktin değerlerinin çok yüksek olduğu durumlarda hipofiz magnetik rezonans görüntüleme (MRI), hipofiz adenomlarını görüntüleyebilir. Bazı karmaşık durumlarda muayene bulgularını değerlendirmek için iç üreme organ MR görüntüleri de araştırılabilir. Vas deferens veya ejakülatuar kanal tıkanıklık şüphesinde damar içinden vazografi gerekebilir.
Özel testler
Geleneksel semen analizi, spermlerin işlevsel anormalliklerini ortaya çıkarmaz. Bu amaçla sperm yumurta döllenmesini araştıran pek çok test icat edilmişse de tüp bebek tedavisinin daha sofistike yöntemi olan intrasitoplazmik mikroenjeksiyon (ICSI) bulunduktan sonra artık bu testler, pratik değerlerini kaybetmişlerdir çünkü ICSI yönteminde zaten sperm hücresi, yumurtanın içine yerleştirilerek döllenme sağlanabilmektedir.
Sperm kromatin kalitesini ölçen sperm DNA fragmantasyon testleri halen kullanımdadır. Bu testlerin en büyük açığı, standardizasyonunun olmaması ve normal değerlerinin tam olarak bilinmemesidir. DNA fragmantasyon indeksinin yüzde 30 üzerinde olmasının doğal gebelik olasılığını azalttığı iddia edilmektedir. Kullanım gerekçeleri tam bilinmese de tekrarlayan erken gebelik kayıplarında, açıklanamayan erkek infertilitesinde, tekrarlayan tüp bebek tedavileri sonrasında önerilmektedir. Bu tip testlerin günlük pratikte rutin uygulanma gerekçesi ve önerisi yoktur. Özellikle infertilite sürecini gereksiz yere uzatan güya tedavi denemelerinin yeri olmadığı düşüncesindeyim. Seminal oksidatif stres araştırmaları da benzer şekilde deneysel girişimlerdendir.
Yönetim
Azoospermia
Tamamen sperm yapımının normale dönüştürülebileceği tek neden hipogonadotropik hipogonadizm yani beyinden gelen ve testislerden sperm yapımını uyaran folikül stimüle edici hormon ve lüteinizan hormon yetersizliğidir. Erkek infertilite nedenlerinin en az rastlanan bir tanesi olmasına karşın infertil erkek bu soruna sahip olma şansını yakalamışsa doğru tedaviyle, eksik olan gonadotropik hormonlar dışarıdan verilerek yüksek başarıya ulaşabilir. Yine, prolaktin hormon yüksekliğine bağlı bir sorun ise, bunun ilaçla tedavisi de başarılıdır.
Sperm taşıyıcı kanallarda bir anatomik tıkanıklık varsa, tedavisi ya cerrahi olarak tıkanıklığın giderilmesi veya epididim veya testisten elde edilecek sperm hücrelerinin ICSI ile yumurtayı laboratuar ortamında döllendirmesini sağlamak ve böylece oluşan gebeliği eşin rahmine naklederek gebelik ve doğum elde etmektir.
En sık azoospermi nedeni, testislerin sperm üretememe durumudur. Sperm hücresi yapılamama nedenine göre değişmekle birlikte cerrahi bir girişimle (TESE) testislerin içinden yumurtaları dölleyebilecek sayıda sperm hücresi bulma şansı yüzde 50-60 civarındadır. Bir kere yeterli sperm hücresi bulundu mu, eşin yumurtaları ile laboratuarda ICSI yöntemi uygulanıp klinik gebelikler elde edilebilir.
Yumurtalar, erkek sperm hücreleri, oluşmuş embryolar, belirli koşullar varsa, dondurularak yıllarca saklanabilir ve gebelik arzu edildiğinde eritilip tekrar işlevsel hale getirilerek yıllar sonra bile çocuk sahibi olunabilir.
Varikosel (Şekil 4)

Testislerin toplar damarlarının varis gibi genişlemeleri, çoluk çocuğu olan normal sperm üretimli erkeklerin yüzde 15’inde, infertil erkeklerin ise yüzde 25’inde saptanır. Tam olarak nasıl sorun yarattığı bilinmiyorsa da testis ortam ısısını yükseltmek ve oksidatif stresi artırmak, tahmin edilen nedenler arasındadır. İnfertil erkeklerin klinik muayeneyle tanısı konulamayan, ancak ultrasonla fark edilen hafif varikosel durumlarının ve derecesi ne olursa olsun sperm hücreleri normal erkeklerin mevcut varikosellerinin (ciddi ağrıya neden olmaması şartıyla), ameliyat edilmesi, önerilmemektedir. Varikosel tedavisi sonrası doğal yolla gebelik sağlama oranları değişkendir. Bazılarına göre varikosel ameliyatı sonrası doğal yoldan gebelik sağlanamasa bile tüp bebekle başarı oranları artırılabilmektedir. Çalışmadan çalışmaya bu oranlar değişiklik arz etmektedir. Varikosel konusu oldum olası tartışmalıdır ve görüşler arasında bir uyum mevcut değildir. Her birey için tedavi kararı ve yöntemi ayrı ayrı değerlendirilmelidir.
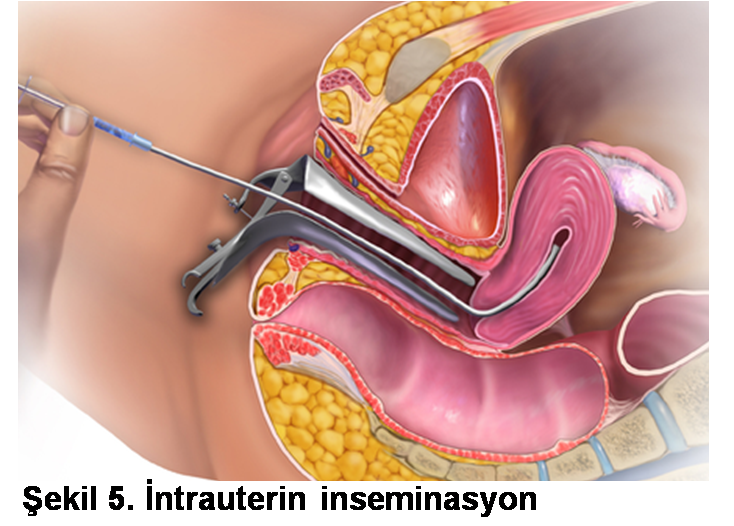
Nedeni bilinmeyen erkek infertilitesi
Bir sorunun nedeni bulunamıyorsa tedavi sınama yanılma yöntemiyle bazı ilaçlar kullanılarak yapılır. Diğer bir alternatif, suni aşılama ile birden fazla yumurta hücresi geliştirilerek, ek olarak özel hazırlanan sperm içeriği kadının uterus boşluğuna bir kateter aracılığı ile enjekte edilerek yapılır (Şekil 5). Suni aşılama ile başarılı elde edilemezse tüp bebek veya aşılama yapılmadan doğrudan tüp bebek yöntemi, çiftlerin imdadına yetişir. Karar verirken yine infertil çiftlerin özelliklerine, infertilite sürelerine, kaç yaşında olduklarına ve çiftlerin isteklerine bakılır ve bireysel olarak karar verilir. Yaşam tarzı değişiklikleri en başta önerilmelidir. Örneğin sigara, alkol alışkanlıklarının giderilmesi, sağlıklı beslenme, ideal kiloya dönüş, spor, çevresel zararlı etkenlerin, mesleki risklerin ortadan kaldırılması şarttır.
Ampirik tedavi dediğimiz, etkinliği kanıtlanmamış, bulunan nedeni düzeltmek amaçlı olmayan, sınama yanılma tarzı tedaviler, hormonları uyaran ilaçlardan (klomifen sitrat, gonadotropinler), antioksidanlara, vitaminlere, minerallere kadar değişen geniş bir yelpaze içinde değerlendirilir. Yararlı ve yararsız olduklarını iddia eden benzer sayıda tıbbi yayın ve raporlar vardır ancak bunların hiç birisi, çalışmanın kurgulanması ve sonuçların tartışılması açılarından güvenilir ve yeterince bilimsel değildir. Başarı kriteri olarak tek ölçek, benzer şiddette erkek infertilitesi olan gruplarda ilaç verilen ve verilmeyen çiftlerde, tedavi öncesi ve sonrası gebelik ve doğum hızları olmalıdır. En önemli sorun, sperm yapımının ve özelliklerinin hiç bir zaman sabit olmaması, sürekli dalgalanma göstermesidir. Gebelik hızlarını etkileyen, başta kadın yaşı ve infertilite süresi olmak üzere o kadar çok faktör vardır ki tedavi alan ve almayan grupları eşleştirmek her zaman kolay olmayabilir. Çalışmaların önemli bir kısmında, tedavi sonrası sperm özelliklerindeki iyileşme, başarı kriteri olarak alınmıştır ki bu, tamamen yanıltıcıdır. Tedavi gören bir erkeğin tek bir raporda sperm sayısı arttığında bu bir başarı ve ilacın etkinliği kriteri olarak kabul edilemeyeceği gibi, aksi de geçerlidir. Sperm özellikleri süreç içinde fizyolojik olarak zaten iniş çıkışlar göstereceği için bu değişimlerin etkinlik ya da etkisizlik kanıtı olarak algılanmaması gerekir. Tekrarlamak gerekirse tek güvenilir hedef, gebelik ve sağlıklı doğum eldesi olmalıdır.
Erkek infertilitesinin nedeni kesin olarak saptanıp, bulunan sorunun kanıtlanmış tedavisi verilmedikçe ampirik tedavilere başlanıp başlanmayacağı, infertil çiftle konuşularak bireysel olarak kararlaştırılmalıdır. Gerek varikosel ameliyatı, gerekse ampirik tedaviler, uzun yıllardır infertil olan, özellikle kadın yaşı yumurta rezervi açısından ileri olan çiftlerden çok, genç, kısa süreli gebeliği deneyen ve sperm sorunları göreli olarak daha hafif olgularda denenebilir. Fizyolojisi gereği sperm özelliklerindeki değişiklik en erken 2-3 aylık bir süre geçmesi gerektirdiğinden ampirik tedavi ne çok kısa süreli olmalı ne de çok uzun sürdürülerek bir sonraki tedavi adımı, örneğin tüp bebek için şans azaltıcı bir zaman kaybına neden olmalıdır. Acil olmayan diğer sağlık sorunlarının tedavilerinde olduğu gibi bu konuda da hekimin görevi, seçenekler konusunda çifti bilgilendirerek aydınlatmak ve kararı çifte bırakmak olmalıdır.
Üremeye Yardımcı Teknikler
Geleneksel tüp bebek ile ya da sperm hücresinin oosit içine enjekte edilerek ICSI yöntemleriyle laboratuarda elde edilen gebelik ürününün anne adayının uterusu içine nakledilmesi, tedavi ile düzeltilemeyen ağır erkek infertilitesi olgularının çocuk sahibi olmalarını sağlamıştır (Şekil 6).
Üremeye Yardımcı Yöntemler tıp biliminde bir devrim yaratmış, yöntemi Steptoe ile ilk defa uygulayan bilim insanı Edwards, Nobel ödülüne layık görülmüştür. Semen örneğinde hiç sperm bulunmayan azoospermik erkeklerde bile taşıyıcı kanallardan veya testislerden elde edilen sperm hücreleriyle vücut dışında gebelik elde edilebilmektedir.
Sperm elde etme yöntemlerini şöyle özetleyebiliriz:
Testiküler Sperm Ekstraksiyonu / TESE – Testis doku biyopsi örnekleri taze olarak incelenip sperm aranması ve bulunanların laboratuar ortamında korunması (spermler taze olarak eşinin yumurtasının döllendirilmesi için kullanılır veya bu işlemi ileri bir tarihte yapmak için dondurularak saklanır).
Testiküler Sperm Aspirasyonu / TESA – Testisler cerrahi olarak açılmadan bir iğne ve enjektör ile doku içinde sperm aranması ve bulunanların laboratuar ortamında korunması. Bu işlem, testislerde sperm yapımına karşın taşıyıcı kanalların tıkanması ya da oluşmaması durumunda kullanılır.
Perkütan Epididimal Sperm Aspirasyonu / PESA – Taşıyıcı kanallarda tıkanma nedeniyle epididime bir iğne ile girilerek sperm aranması ve bulunanların laboratuar ortamında korunması
Mikrocerrahi ile Epididimal Sperm aspirasyonu / MESA – Epididimin mikroskop altında açılarak içinde sperm aranması ve bulunanların laboratuar ortamında korunması
Genetik, moleküler ve hücresel düzeyde yapılmakta olan bilimsel çalışmalar, erkek infertilitesine yol açan temel nedeni bularak onun düzeltilmesi yönünde çaba harcamaktadır. Sperm üretilmesi amaçlı kök hücre araştırmaları gelecekte erkek infertilitesi sorununu çözebilir. Tanı ve tedavide yapay zekadan yararlanılması için çalışmalar sürmektedir. Üreme tıbbı konusundaki çalışmalar bir yandan hızla ilerlerken aynı zamanda bu tip ileri tanı ve tedavi yöntemlerinin etik, ahlaki ve gelecek nesiller üzerine olası etkileri daima dikkate alınmak zorundadır.
Prof. Dr. Kutay Biberoğlu
01.05.2021
Ankara
